- Код статьи
- S020736760018656-0-1
- DOI
- 10.31857/S020736760018656-0
- Тип публикации
- Статья
- Статус публикации
- Опубликовано
- Авторы
- Том/ Выпуск
- Том / Выпуск 2
- Страницы
- 31-45
- Аннотация
Предоставление всесторонней и высококачественной медицинской помощи является одной из важнейших целей системы здравоохранения. Ее достижение может быть осуществимо путем постоянной оценки и улучшения деятельности системы оказания медицинской помощи. Цель нашего исследования состояла в том, чтобы на основе анализа международного опыта; литературы, дающей представление о деятельности систем здравоохранения, предложить и апробировать методологию оценки деятельности системы в России. Методология основана на построении методом процентных отношений композитного индекса – интегрального показателя, агрегирующего четыре основных аспекта деятельности системы здравоохранения (доступность, финансирование, отзывчивость, результативность), измеряемых посредством девятнадцати индикаторов. В качестве информационной базы использованы не только объективные, но и субъективные статистические данные (данные специальных обследований). Установлено, что в целом за период 2000-2017 гг. деятельность системы здравоохранения улучшилась на 8%. Выявлены аспекты, внесшие вклад в этот процесс, и соответствующие индикаторы. Из четырех аспектов улучшение произошло по двум. Из девятнадцати индикаторов девять улучшились, а, соответственно, десять ухудшились. Основной вклад в улучшение деятельности системы здравоохранения внес такой аспект, как «Отзывчивость системы здравоохранения» (+64%), следующий за ним – «Результативность системы здравоохранения» (+12%). Хуже всего обстоят дела в области «Финансирование системы здравоохранения» (-26%) и «Доступность системы здравоохранения» (–17%). Несмотря на выявленные трудности и ограничения, с которыми столкнулись авторы, попытки построения композитных индексов представляются перспективным подходом для оценки деятельности системы здравоохранения, так как они легче интерпретируются; позволяют относительно легко отслеживать прогресс с течением времени, используя всего один индикатор, а не множество показателей; определяют проблемные зоны, требующие изменений для улучшения деятельности; позволяют привлечь внимание общественности к проблемам отрасли; могут стимулировать поиск лучших методов анализа и статистических данных лучшего качества.
- Ключевые слова
- система здравоохранения; оценка деятельности системы здравоохранения; композитный индекс; Россия
- Дата публикации
- 18.02.2022
- Год выхода
- 2022
- Всего подписок
- 14
- Всего просмотров
- 866
Оценка деятельности системы здравоохранения является актуальной проблемой. Под «здравоохранением» мы подразумеваем все виды деятельности «служб общественного здравоохранения и персональных медицинских услуг», которые находятся под «прямым контролем идентифицируемых агентов, главным образом министерств здравоохранения» [1]. Всемирная организация здравоохранения (ВОЗ) описывает оценку деятельности системы здравоохранения как процесс, который позволяет провести «проверку здоровья» всей системы [2]. Такая оценка необходима для понимания прогресса, выявления существующих проблем и выработки предложений для улучшения деятельности системы. Поэтому особое значение приобретает поиск простых, понятных и практичных подходов для проведения такой оценки.
В этом контексте в последнее время широкую популярность получили композитные индексы – интегральные показатели, которые объединяют отдельные аспекты деятельности системы здравоохранения. Один из главных аргументов в пользу такого подхода заключается в том, что он предлагает всестороннюю оценку деятельности и представляет «большую картину» таким образом, чтобы облегчить понимание для общественности [3].
Важность такого аргумента в настоящее время определяется растущим запросом как управления, так и общества для оценки результатов реформ, которые происходят в здравоохранении во всем мире. При этом индекс позволяет не только получить общую картину, посмотреть на общий результат, но и понять, какие именно аспекты оказали позитивное или негативное влияние на деятельность системы здравоохранения.
Возможность и необходимость разработки композитного индекса связаны с пониманием здравоохранения как системы, объединяющей различные взаимосвязанные элементы. Системность здравоохранения выражается и в его довольно разнообразных целях и задачах, включающих улучшение здоровья населения страны; соответствие ожиданиям граждан; обеспечение доступа к качественным медицинским услугам без финансовых трудностей; эффективность. Композитные индексы позволяют с помощью одного показателя представить сложную картину системы здравоохранения, определить общее направление ее развития, что важно как для оценки прошлого, так и планирования будущего.
Первый индекс деятельности системы здравоохранения был рассчитан ВОЗ почти 20 лет назад [4]. Он послужил отправной точкой для создания других индексов на международном и национальном уровнях. Проведенный нами обзор свидетельствует о том, что не существует строгих единообразных правил, «золотого стандарта» построения индексов.
Во-первых, исследователи не пришли к единому мнению по поводу аспектов и индикаторов деятельности системы здравоохранения. Их выбор имеет субъективный характер и зависит от системы ценностей экспертов, занимающихся разработкой индексов. Индексы могут быть сосредоточены только на результатах деятельности системы здравоохранения (например, Глобальный индекс здоровья от Bloomerg [5]; рейтинг «Самые здоровые (и менее здоровые) страны в мире» от 24/7 Wall St. [6]; Европейский индекс потребительского здоровья от Health Consumer Powerhouse Ltd. [7]); другие индексы учитывают показатели процесса (финансы, ресурсы и т.п.) (например, рейтинг «Системы здравоохранения: повышение эффективности» от ВОЗ [4]; рейтинг «Зеркало, зеркало: сравнение систем здравоохранения в странах» от Commonwealth Fund [8]; Индекс эффективности здравоохранения от Bloomerg [9]). Есть такие, которые учитывают факторы здоровья (например, Рейтинг здоровья Америки от United Health Foundation [10], Рейтинг здравоохранения округов Института здоровья населения Висконсинского университета [11]).
Во-вторых, существенно варьирует методология построения индексов. После обширной критики первого индекса, в основе которого лежала сложная методология, ВОЗ отказалась ранжировать страны по деятельности системы здравоохранения, а исследователи стараются не усложнять методологию построения своих индексов. Одним из дискуссионных вопросов является выбор весовых значений для различных аспектов и индикаторов индекса. Чаще всего используются либо метод предпочтений (опрос общественного мнения (например, Рейтинг центров по охране здоровья Великобритании [12]) или экспертов (например, Рейтинг систем здравоохранения регионов Канады [13]), либо метод равных весов (например, рейтинг «Самые здоровые (и менее здоровые) страны в мире» от 24/7 Wall St. [6]). Исследователи считают, что отсутствие «объективных» способов определения весовых значений не означает, что надо отказываться от построения индексов, при условии прозрачности всего процесса [14].
В-третьих, существует серьезная проблема доступности статистической информации, характеризующей деятельность системы здравоохранения. Меньше всего внимания уделяется вопросам охвата услугами, отзывчивости, безопасности и качества [15]. Во многих странах выходят их этой ситуации путем проведения специальных обследований.
Цель нашего исследования состояла в том, чтобы предложить и апробировать методологию оценки деятельности системы здравоохранения в России. Это даcт возможность (1) измерить и проследить динамику деятельности системы здравоохранения; (2) предоставить лицам, ответственным за принятие решений, полезную информацию по деятельности системы здравоохранения; (3) привлечь внимание общественности к проблемам отрасли.
Материалы и методы. В качестве информационной базы исследования использованы как объективные статистические данные (Росстат, ВОЗ), так и субъективные, полученные в результате специальных обследований (РМЭЗ-ВШЭ, Левада-Центр) (Табл.1).
Для оценки деятельности системы здравоохранения построен композитный индекс – интегральный показатель, объединяющий отдельные аспекты деятельности системы здравоохранения. Аспекты и характеризующие их индикаторы отобраны с учетом: анализа международного опыта измерения деятельности системы здравоохранения; литературы, дающей представление о деятельности отрасли; данных, имеющихся в России (Табл.1). Аспекты включают: доступность, финансирование, отзывчивость, результативность.
Под доступностью понимается возможность для населения – как физическая, так и материальная – получить необходимую медицинскую помощь, что подразумевает наличие необходимых медицинских учреждений и кадров, отсутствие финансовых барьеров для получения помощи. Финансирование системы здравоохранения характеризует объем государственных расходов на отрасль. Отзывчивость отражает степень соответствия системы ожиданиям граждан. Результативность подразумевает достижение целей системы здравоохранения, прежде всего – максимально возможных результатов здоровья.
Таблица 1 Основные аспекты и индикаторы, используемы для построения индекса деятельности здравоохранения (з/о) в России
| Аспекты | Индикаторы | Источник | Смысл1 | % изменения2 |
| Доступность системы здравоохранения | -17 | |||
| Физическая доступность. | Число больничных организаций (тыс.) | Росстат | P | -50 |
| Число больничных коек (на 10 тыс.) | Росстат | P | -30 | |
| Число амбулаторно-поликлинических организаций (тыс.) | Росстат | P | -5 | |
| Численность врачей (на 10 тыс.), в том числе: | Росстат | P | +1 | |
| врачей терапевтического профиля (на 10 тыс.) | Росстат | P | +5 | |
| педиатров (на 10 тыс.) | Росстат | P | -29 | |
| Численность среднего медицинского персонала (на 10 тыс.) | Росстат | P | -4 | |
| Материальная доступность. | Доля платежей из кармана в текущих расходах на з/о (%) | ВОЗ3 | N | -25 |
| Финансирование системы здравоохранения. | -26 | |||
| Государственные расходы на з/о в % к государственным расходам (%) | ВОЗ3 | P | -15 | |
| Государственные расходы на з/о в % к ВВП на душу населения (%) | ВОЗ3 | P | -37 | |
| Отзывчивость системы здравоохранения. | Удовлетворенность населения системой здравоохранения (%) | Левада-Центр4 | P | +64 |
| Результативность системы здравоохранения. | +12 | |||
| Ожидаемая продолжительность жизни ОПЖ (лет) | Росстат | P | +11 | |
| Смертность от новообразований (на 100 тыс.) | Росстат | N | +2 | |
| Смертность от болезней системы кровообращения (на 100 тыс.) | Росстат | N | +44 | |
| Смертность от предотвратимых заболеваний: | ||||
| органов дыхания (на 100 тыс.) | Росстат | N | +66 | |
| органов пищеварения (на 100 тыс.) | Росстат | N | -30 | |
| некоторых инфекционных и паразитарных болезней (на 100 тыс.) | Росстат | N | +4 | |
| Смертность от неустановленных причин6 (на 100 тыс.) | Росстат | N | -18 | |
| Доля тех (15 +), кто оценивает здоровье как «хорошее» и «очень хорошее» (%) | РМЭЗ5 | P | +19 |
1. Смысл индикатора: P – положительный (увеличение численного значения индикатора указывает на улучшение деятельности здравоохранения), N – отрицательный (увеличение численного значения индикатора указывает на ухудшение деятельности здравоохранения). 2. Знак «+» свидетельствует о положительных изменениях, знак «–» об отрицательных. 3. Источник: WHO Global Health Expenditure Database. URL: http://apps.who.int/nha/database/Select/Indicators/en. 4. Источник: Аналитический центр Юрия Левады. Отчет «Противостояние логик: врач, пациент и власть в условиях реформирования системы здравоохранения». 2016. 5. Источник: Российский мониторинг экономики и здоровья (РМЭЗ) НИУ ВШЭ, расчеты авторов. 6. От симптомов, признаков и отклонений от нормы, выявленных при клинических и лабораторных исследованиях, не классифицированных в других рубриках.
Методология построения индекса деятельности системы здравоохранения основана на использовании метода процентных отношений. Для каждого аспекта вычислено среднее арифметическое процентных изменений индикаторов (2000 г. – базовый), составляющих аспект; общий индекс представляет собой невзвешенное среднее арифметическое всех аспектов.
Индикаторы, используемые для построения индекса, имеют как положительный (P) смысл (т.е. увеличение численного значения индикатора указывает на улучшение деятельности здравоохранения), так и отрицательный (N) (т.е. увеличение численного значения индикатора указывает на ухудшение деятельности здравоохранения) (Табл.1). Положительный или отрицательный смысл оценивается, исходя из общечеловеческих ценностей (например, удовлетворенность системой здравоохранения имеет положительный смысл, а смертность – отрицательный).
Процентные изменения для индикаторов с положительным смыслом рассчитываются по формуле It/Ib×100, для индикаторов с отрицательным смыслом – по формуле (1/It)/(1/Ib)×100, где It – значение индикатора в год t, Ib – значение индикатора в год, который принят за базовый (2000 г.).
На рисунках для индикаторов с положительным смыслом график имеет восходящий тренд, если наблюдается увеличение численного значения индикатора (например, увеличивается удовлетворенность системой здравоохранения), и нисходящий тренд – в противном случае. Для индикаторов с негативным смыслом график процентных изменений имеет восходящий тренд, если наблюдается снижение численного значения индикатора (например, снижается смертность), и нисходящий тренд в противном случае.
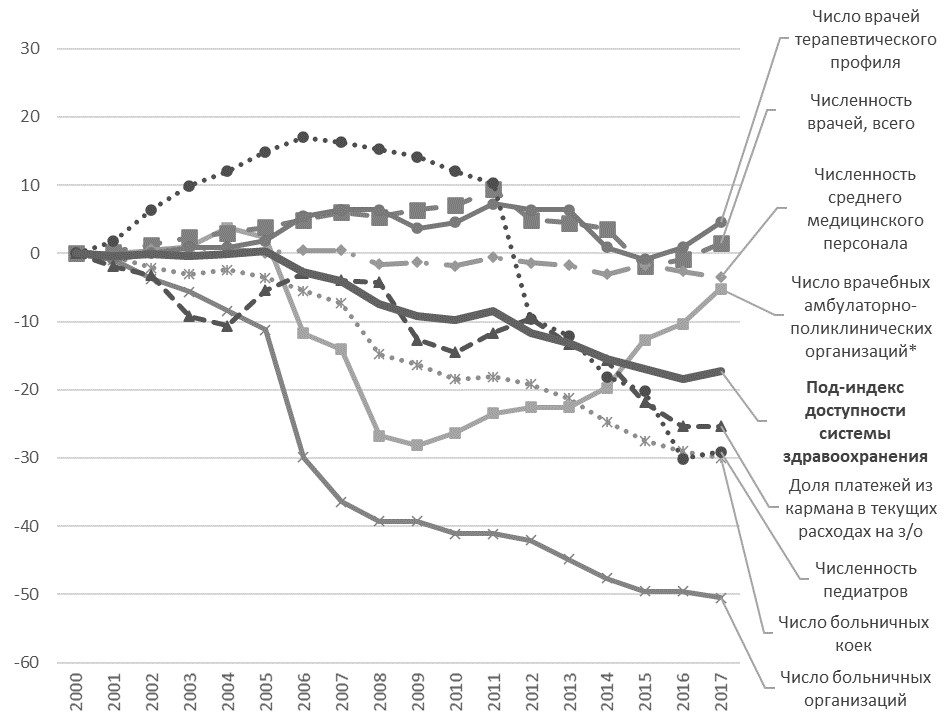
Результаты. Под-индекс доступности системы здравоохранения. За период 2000-2017 гг. произошло ухудшение доступности системы здравоохранения (-17%) (Рис. 1), связанное с сокращением числа больничных организаций, коек и амбулаторно-поликлинических учреждений (с 2011 г. наблюдается некоторый рост, связанный с увеличением числа ФАПов, иногда даже не укомплектованных врачами), уменьшением численности среднего медицинского персонала и врачей-педиатров, ростом доли платежей населения «из кармана». Негативный вклад этих показателей перевесил положительные тенденции, связанные с небольшим ростом численности врачей в целом и врачей-терапевтов.
Рис.1. Динамика под-индекса «Доступность системы здравоохранения» и составляющих его индикаторов за период 2000–2017 гг. Примечание: * с 2010 г. изменилась методология Минздрава России по учету количества амбулаторно-поликлинических отделений, входящих в состав других организаций. Источник: рассчитано авторами.
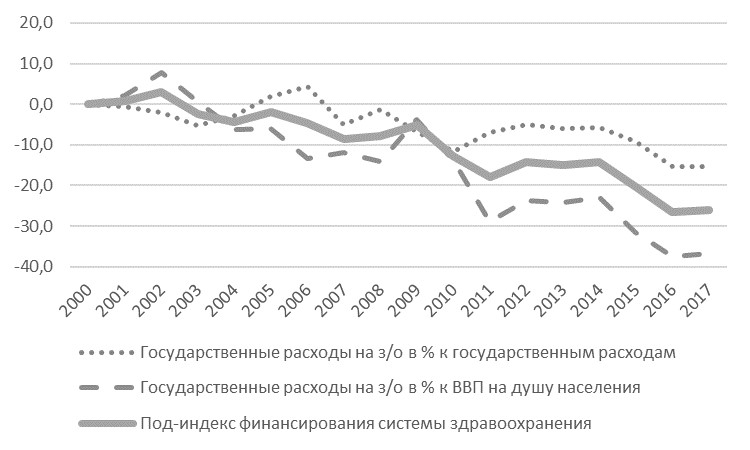
Под-индекс финансирования системы здравоохранения. За период 2000-2017 гг. наблюдалось ухудшение финансирования системы здравоохранения (-26%) (Рис. 2), что обусловлено снижением государственных расходов на здравоохранение в процентном отношении как к ВВП, так и к государственным расходам.
Рис. 2. Динамика под-индекса «Финансирование системы здравоохранения» и составляющих его индикаторов за период 2000–2017 гг. Источник: рассчитано авторами.
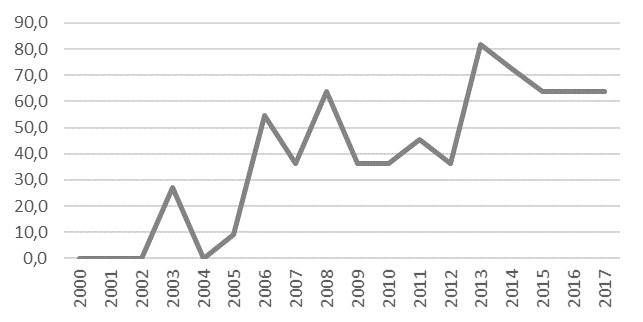
Под-индекс отзывчивости системы здравоохранения. За период 2000-2017 гг. происходило существенное улучшение отзывчивости системы здравоохранения (+64), хотя и с некоторыми колебаниями в отдельные годы (Рис.3).
Рис. 3. Динамика под-индекса «Отзывчивость системы здравоохранения» за период 2000–2017 гг. Примечание: в 2000 г. и 2001 г. данные за 2002 г., в 2016 г. и 2017 г. данные за 2015 г. Источник: рассчитано авторами.
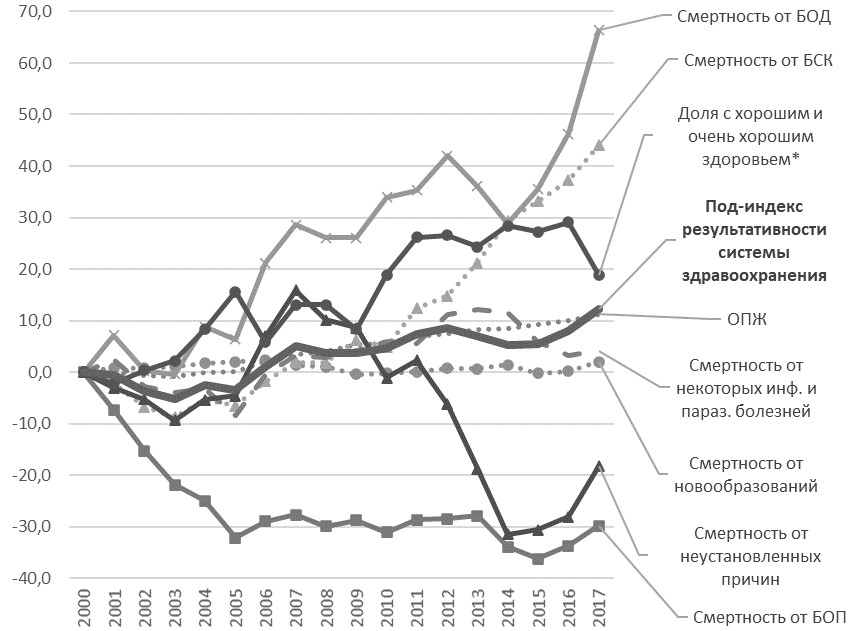
Под-индекс результативности системы здравоохранения. За период 2000-2017 гг. произошло некоторое улучшение результативности системы здравоохранения (+12%) (Рис.4), обусловленное снижением смертности населения по причине болезней органов дыхания и системы кровообращения; увеличением ожидаемой продолжительности жизни; ростом доли граждан с самооценкой здоровья «хорошее» и «очень хорошее». Положительное влияние этих факторов перевесило негативный вклад роста смертности от болезней органов системы пищеварения и от неустановленных причин. При этом смертность от новообразований остается на высоком уровне и практически не меняется. Очевидны наметившиеся негативные тенденции – начавшийся в 2015 г. рост смертности от инфекционных и паразитарных болезней и сокращение доли тех, кто оценивает свое здоровье, как «хорошее» и «очень хорошее».
Рис. 4. Динамика под-индекса «Результативность системы здравоохранения» и составляющих его индикаторов за период 2000–2017 гг. Примечание: * в 2017 г. данные за 2018 г. БОД – болезни органов дыхания, БСК – болезни системы кровообращения, БОП – болезни органов пищеварения, ОПЖ – ожидаемая продолжительность жизни. Источник: рассчитано авторами.
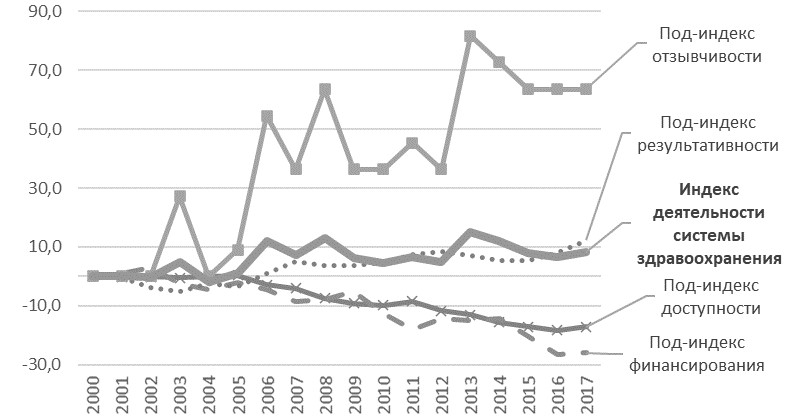
Индекс деятельности системы здравоохранения. На Рис. 5 представлена динамика индекса деятельности системы здравоохранения и составляющих его аспектов за период 2000‒2017 гг. Деятельность системы здравоохранения в целом улучшилась на 8%. Из четырех аспектов, улучшение произошло по двум. Основной вклад в улучшение деятельности системы здравоохранения внес такой аспект как «Отзывчивость системы здравоохранения» (+64%), следующий за ним – «Результативность системы здравоохранения» (+12%). Хуже всего обстоят дела в области «Финансирование системы здравоохранения» (-26%) и «Доступность системы здравоохранения» (–17%).
Рис. 5. Динамика индекса деятельности системы здравоохранения и составляющих его аспектов за период 2000-2017 гг. Источник: рассчитано авторами.
Обсуждение. Полученные в исследовании результаты показывают, что за период 2000-2017 гг. в России произошло определенное улучшение деятельности системы здравоохранения. При этом динамика аспектов, составляющих индекс, имеет разнонаправленную тенденцию: при ухудшении под-индексов доступности и финансирования системы здравоохранения, а также колебаниях под-индекса отзывчивости системы, под-индекс результативности увеличивается.
Такие результаты, на наш взгляд, могут быть связаны со следующими обстоятельствами.
Во-первых, улучшение деятельности системы здравоохранения произошло, в основном, благодаря росту отзывчивости системы, измеренной с помощью вопроса об удовлетворенности населения системой. Если исключить этот показатель при построении композитного индекса, то деятельность системы здравоохранения не улучшилась бы, а, напротив, ухудшилась на 10%. Субъективные показатели удовлетворенности рекомендуется активно использовать при оценке деятельности системы здравоохранения. Однако, мы считаем, что к ним надо относиться с определенной долей осторожности, т.к. мы недостаточно знаем об ожиданиях россиян, чтобы точно понять, что они подразумевают, отвечая на вопрос «удовлетворены / не удовлетворены ли Вы системой здравоохранения?». Чувство удовлетворенности во многом зависит от таких факторов, как: 1) контекст, в котором проводится опрос, например, окрашенный недавним освещением в СМИ деятельности системы здравоохранения; 2) неспособность провести различие между системой в целом и определенными ее элементами, о которых респондент может быть более осведомлен; 3) неспособность провести различие между системой оказания медицинской помощи и системой государства в целом [16].
Во-вторых, влияние системы здравоохранения на показатели здоровья происходит не мгновенно, существует временной разрыв (time lag) между инвестициями в здравоохранение или изменениями в политике и результатами в отношении здоровья [17; 18]. Многие хронические заболевания развиваются на протяжении десятилетий, и защитные эффекты деятельности системы здравоохранения накапливаются в течение столь же длительных периодов [19; 20]. И в перспективе, мы ожидаем, что снижение доступности и финансирования приведет к сокращению результативности. Косвенным подтверждением этого является начавшееся снижение доли населения, оценивающего свое здоровье, как «хорошее» и «очень хорошее». При этом известно, что самооценка здоровья хорошо предсказывает заболеваемость и смертность [21].
В-третьих, такая разнонаправленная динамика аспектов, характеризующих деятельность системы здравоохранения, отчасти может быть объяснена влиянием других социальных факторов, выходящих за рамки оказания медицинской помощи. Впервые такой многофакторный подход к здоровью был предложен 50 лет назад [22] и впоследствии нашел подтверждение во многих исследованиях. При этом еще совсем недавно считалось, что возможности медицинской помощи в улучшении здоровья ограничены, а сокращение смертности и рост продолжительности жизни с конца XIX-го до 60-х годов XX-го столетия объясняется улучшением санитарии, питания, условий жизни [23]. Однако исследования последних 10-15 лет свидетельствуют о том, что влияние здравоохранения часто зависит от анализируемого исторического времени и применяемых методов анализа. Выводы авторов относительно ограниченной роль медицинской помощи по снижению смертности до середины 20-го века были справедливы [24]. А с середины 20-го века достижения фармацевтического и технологического характера, наряду с более эффективными способами организации здравоохранения и внедрением доказательной медицины, обеспечили растущий вклад системы здравоохранения в улучшение здоровья населения (например, [25; 26]). Таким образом, за последние несколько десятилетий произошло существенное сокращение смертности, что было обусловлено как мировым технологическим прогрессом в сфере здравоохранения, так и снижением воздействия многих общих факторов риска, выходящих за рамки здравоохранения. Количественно оценить вклад именно здравоохранения представляется непростой задачей.
В-четвертых, мы столкнулись с проблемой выбора показателей, характеризующих деятельность системы здравоохранения. С одной стороны, в отечественной статистике наблюдается острая нехватка статистической информации. Например, ВОЗ рекомендует собирать данные по 13 сферам здравоохранения. В нашей стране представлены данные только по 4 сферам, имеющим, в основном, количественный, а не качественный характер [15]. С другой стороны, много вопросов вызывает качество статистической информации. Последнее время, к сожалению, статистика часто используется в качестве пропаганды, а не инструмента планирования и управления. Поясним, что мы имеем в виду. Росту ожидаемой продолжительности жизни существенно способствовало снижение младенческой и детской смертности. При этом некоторые эксперты [27; 28] ставят под сомнение достоверность данных о младенческой смертности и говорят о возможных манипуляциях со статистическими данными. В последний период большее влияние на рост продолжительности жизни оказывало снижение смертности взрослого населения [29; 30]. При этом, под сомнение ставится достоверность данных официальной статистики, касающихся причин смертности [31]. Стремясь достичь целевых показателей, заданных в Указах Президента РФ, лица, ответственные за принятие решений в этой области, начали пересматривать практику кодирования причин смерти [29; 30; 32; 33; 34]. В результате россияне стали реже умирать, прежде всего, от упомянутых в Указах заболеваний (сердечно-сосудистых, онкологических, туберкулеза, ДТП), в то время как смертность от прочих причин – от болезней нервной, эндокринной, мочеполовой систем, расстройств психических и поведения, а также неустановленных болезней – ускорилась (за период 2000-2017 гг. рост составил, соответственно, 7.7, 3, 1.3, 2.2 и 1.2 раз). При этом начали широко использовать диагноз «старость», имеющий тенденцию к росту (например, в 2017 г. в расчете на 100 тыс. от старости умерло 65,3 человека, что сопоставимо со смертностью от болезней нервной системы (69.8) и органов пищеварения (63.3)). В России в 2017 г. 7% смертей произошло от неустановленных причин, а в странах Евросоюза – меньше 1%. В некоторых регионах России эта причина смерти занимает второе место в структуре смертности, что может быть объяснено только административным давлением. По данным опросов 74% врачей подтверждают те или иные манипуляции с кодировкой смертности, причем в 2/3 случаев это связано с нажимом администрации [31].
Но, несмотря на трудности и ограничения, с которыми мы столкнулись, считаем попытки построения композитных индексов перспективным подходом для оценки деятельности системы здравоохранения, так как они легче интерпретируются; позволяют относительно легко отслеживать прогресс с течением времени, используя всего один индикатор, а не множество показателей; определяют сферы, требующие изменений для улучшения деятельности; позволяют привлечь внимание общественности к проблемам отрасли; могут стимулировать поиск лучших методов анализа и статистических данных лучшего качества. Мы понимаем, что разработать идеальную, удовлетворяющую всех, методологию оценки деятельности системы здравоохранения невозможно. Это первая попытка построения национального индекса деятельности системы здравоохранения. Методика открыта для обсуждения и корректив.
Библиография
- 1. Arah O.A., Westert G.P., Hurst J., Klazinga N.S. A conceptual framework for the OECD Health Care Quality Indicators project // International Journal for Quality in Health Care. 2006. 18(1). P. 5–13.
- 2. WHO. Health system performance assessment: A tool for health governance in the 21st century. Copenhagen: World Health Organization Regional Office for Europe. 2012.
- 3. Jacobs R., Goddard M., Smith P. C. Public services: are composite measures a robust reflection of performance in the public sector? // No. 016cherp. Centre for Health Economics. University of York; 2006.
- 4. WHO. The world health report 2000 – Health systems: improving performance // Geneva: World Health Organization. 2000.
- 5. Miller L.J., Lu W. These Are the World’s Healthiest Nations // Bloomberg 24.02.2019.
- 6. Stebbins S., Sauter M.B. The Most (and Least) Healthy Countries in the World // The 24/7 Wall St. 11.04.2018.
- 7. Björnberg A., Phang A.Y. Euro Health Consumer Index // Health Consumer Powerhouse. 2019.
- 8. Schneider E.C., Sarnak D.O., Squires D., Shah A., Doty M.M. Mirror, Mirror 2017: International Comparison Reflects Flaws and Opportunities for Better U.S. Health Care. The Commonwealth Fund. 2017.
- 9. Miller L.J., Lu W. These Are the Economies with the most (and least) efficient health care. Bloomberg. 19.09.2018.
- 10. United Health Foundation. America’s Health Rankings. Annual Report 2018. 2018.
- 11. University of Wisconsin Population Health Institute. County Health Rankings Key Findings 2019. 2019.
- 12. Appleby J., Mulligan J. How well is the NHS performing? A composite performance indicator based on public consultation // London: King’s Fund. 2000.
- 13. Jacobs R., Goddard M., Smith P. Measuring performance: an examination of composite performance indicators: A report for the Department of Health. York: Centre for Health Economics. 2004.
- 14. OECD. Handbook on Constructing Composite Indicators. Methodology and user guide. 2008.
- 15. Fekri O, Macarayan ER, Klazinga N. Health system performance assessment in the WHO European Region: which domains and indicators have been used by Member States for its measurement? Copenhagen: WHO Regional Office for Europe. 2018.
- 16. Smith P.C., Papanicolas I. Сравнение деятельности систем здравоохранения как инструмент влияния на повестку дня в области политики, информационного обеспечения и научных исследований. Краткое изложение принципов № 4. // Копенгаген: ВОЗ, Европейское региональное бюро. 2012.
- 17. Gravelle H.S., Backhouse M.E. International cross-section analysis of the determination of mortality // Soc Sci Med. 1987. 25(5). P. 427–441.
- 18. Nolte E., McKee M., Evans D., Karanikolos M. Saving lives? The contribution of health care to population health / Figueras J., McKee M. (Eds.) Health systems, health, wealth and societal well-being: assessing the case for investing in health systems // New York: McGraw-Hill International. 2012.
- 19. Doll R., Peto R. The Causes of Cancer // Journal of the National Cancer Institute. 1981. 66 (Appendix E). P.1292–1305.
- 20. Law M., Wald N. Why Heart Disease Mortality Is Low in France: The Time Lag Explanation // British Medical Journal. 1999/ 318(7196). P. 1471–1476.
- 21. Idler EL, Benyamini Y. Community studies reporting association between self-rated health and mortality // Res Aging. 1999. 21(3). P. 392–401.
- 22. Lalonde M. A new perspective on the health of Canadians; a working document // Ottawa: Department of National Health and Welfare. 1974.
- 23. McKeown T. Modern rise of population // London: Hodder & Stoughton Educ.. 1976.
- 24. Colgrove J. The McKeown thesis: a historical controversy and its enduring influence // American Journal of Public Health. 2002. 92(5). P.725–729.
- 25. Nixon J., Ulmann P. The relationship between health care expenditure and health outcomes // European Journal of Health Economics. 2006. 7(1). P. 7-18.
- 26. Or Z., Wang J., Jamison D. International differences in the impact of doctors on health: a multilevel analysis of OECD countries // Journal of Health Economics. 2005. 24(3). P.531-560.
- 27. Суханова Л.П., Бушмелева Н.Н., Сорокина З.Х. Младенческая смертность в России с позиций достоверности ее регистрации // Социальные аспекты здоровья населения. 2012. 6(28).
- 28. Альбицкий В.Ю., Терлецкая Р.Н. Младенческая смертность в Российской Федерации в условиях новых требований к регистрации рождения // Проблемы социальной гигиены, здравоохранения и истории медицины. 2016. 24(6). С. 340-345.
- 29. Захаров С.В. (Ред.) Население России 2015 / Двадцать третий ежегодный демографический доклад // М.: Изд. дом Высшей школы экономики. 2017.
- 30. Захаров С.В. (Ред.) Население России 2016 / Двадцать четвертый ежегодный демографический доклад // М.: Изд. дом Высшей школы экономики. 2018.
- 31. Прохоренко С. Информатизация здравоохранения // Высшая школа организации и управления здравоохранением. Аналитика и статьи. 17.09.2018.
- 32. РБК. Старость и «другие»: что не так со статистикой смертности россиян. 21.12.2018.
- 33. Ломская Т. Россияне стали чаще умирать от редких болезней и неустановленных причин // Ведомости. 11.03.2018.
- 34. Хасанова Р. Смертность в России: о чем говорят данные 2017 г. / Мониторинг экономической ситуации в России: тенденции и вызовы социально-экономического развития. Гуревич В.С., Дробышевский С.М., Кадочников П.А., Колесников А.В., Мау В.А., Синельников-Мурылев С.Г. (Ред.) // Институт экономической политики имени Е.Т. Гайдара. Российская академия народного хозяйства и государственной службы при Президенте Российской Федерации. №2(63). 2018.